薬物療法
当院では日本歯周病学会認定研修施設として常勤歯科医師、衛生士の歯周病に関する専門的な知識の習得を目標に1週間に1度、朝に抄読会を行なっています。
抄読会を通して歯周病に関する文献、論文を読み合わせをすることでスタッフ間で歯周病についての共通の知識をもち、医院として患者様により専門的で高度な歯周病治療を提供していきたいと考えています。
今後は抄読会の内容について、院内ホームページで抄読会の内容の一部を掲載させて頂きます。
皆様の歯周病に関する知識の向上に役立てていただければと思います。
Vol 23
薬物療法
抗感染薬による補助療法―歯周炎治療における抗生物質
歯の表面への細菌の付着が、歯肉炎と歯周炎の初発因子です。歯の表面は定期的にプラークバイオフィルムを機械的に除去する必要があります。これは歯周炎の予防あるいは進行の防止のための第一の方法です。
歯と罹患歯根面を注意深くデブライドメントすることで、歯周炎の多くの症例は治療が成功します。しかし、リコール来院時に繰り返し行うこの非特異的な機械的治療法には2つの欠点があります。一つは、歯の硬組織とくに歯周ポケット内の歯根に対する不可逆的で増加し続ける損傷および歯肉の退縮です。もう一つは根面の狭い溝や引っかき傷、狭い根分岐部、および他のポケット内の細菌貯留部から機械的にデンタルプラークを除去することは事実上不可能なことです。
このような理由から、機械的プラーク抑制と薬物、抗感染性物質を用いる治療法とを組み合わせるのは適切な方法です。歯周病原性をもっているのはごく限られた種類の細菌なので、これらの細菌群を特異的に除去するのが合理的です。
抗生剤はよく知られた副作用があり、たえず耐性菌が出現し増加するので、歯周病治療に使用するため次々に新しい薬剤が提供されており、特に宿主の反応を調整する薬剤もあります。
宿主の応答/反応―薬物調整
現在、長期間にわたって歯周病原菌を除去しうる抗菌療法はありません。
・機械的/器具によるデブライドメントは必要不可欠です。その理由は、直接バイオフィルムを除去できるからで、バイオフィルムは歯周炎関連菌に永続性を与える最も重要な存在であるからです。
・歯周病の補助療法である抗菌薬剤療法は侵襲性の症例や従来の方法では難治性の症例の歯肉縁下プラークの病原性細菌の絶対数と構成割合を減少させます。
最終的に分析すると長期間にわたり安定した歯周治療の成功を得るには、細菌の生息する環境を変化させることが必要です。これは縁上プラークの最少量化、炎症の減少、ポケットデプスの減少、および悪習慣の中止です。
好ましくない宿主応答の防止
歯周炎における第1の問題は、炎症と組織の消失を引き起こす宿主の酵素の抑圧あるいは除去です。抗菌療法に加えて次に示す反応を調整する必要があります。
1 病原性細菌→エンドトキシン/LPS→種々な宿主反応(組織の消失)
2 マクロファージ、プロスタグランジンE2→炎症、歯槽骨の破壊
3 破骨細胞→リソゾーム酵素→歯槽骨の破壊
4 マクロファージ、好中球など→メタロプロティナーゼ→歯周組織の欠損
非ステロイド系抗炎症薬
NSAID―非ステロイド抗炎症剤
これらの消炎鎮痛薬成分は異なった種々な化学構造をしているが、その全てがシクロオキシゲナーゼ1と2(COX-1とCOX-2)を阻害することにより、プロスタグランジン(PGE2)合成を減少させる。重大な副作用が起こる可能性があるため、長期間にわたり多量に使用する場合は純粋なCOX-2抑制剤のみを使用する必要がある。
ビスフォスフォネート
ビスフォスフォネートは、歯周組織の再生療法とインプラント治療に使うことができる補助薬として分類されており、細菌の代謝産物に対する宿主の反応を調節する目的で上述したタイプの歯周炎に使うことが可能です
ビスフォスフォネートは骨吸収を抑制する効果があるため通常全身性骨疾患(ページェット病、骨粗鬆症)の治療に使われています。ビスフォスフォネートは骨に高い親和性を持ち、ハイドロキシアパタイトの可溶性を低下させ、破骨細胞を抑制しその一方で造骨細胞の分化を高めます。
歯周治療第2期
歯周外科治療は歯周治療全体の中の一部分です。外科手術が必要な場合は、歯周治療第1期の臨床結果を再評価して、通常第2期(修正期)治療として行います。患者は動機付けを高め、プラークコントロールを十分行う必要があります。基本治療である第1期治療では、専門家による歯肉縁上の清掃を完璧に行う必要があります。さらに、臨床研究により歯周外科治療の前に歯肉縁下の歯石とバイオフィルムのデブライドメントを行う必要があると報告されています。
歯周外科治療の第一の目標は、保存療法および薬物補助療法によって改善しない感染したポケットの除去です。従って外科手術は深いポケット、骨内欠損および根分岐部病変が適応となります。
第二の目標は、生理学的に不適切な歯肉形態と骨欠損形態を持つ組織欠損部の改善であり、プラークコントロールをより単純で効果的に行えるように、特に歯間部で清掃ができるよう組織欠損部を修正することです。
歯周外科治療の目的と目標
治療の目標は、ただ一つの外科手術法を用いたのでは達成できないことがしばしばで、多くの場合、種々な外科手術法を同時に、または順番を追って組み合わせて行うことによって達成できます。
・直視下での歯根の清掃/デブライドメント
・感染を引き起こすプラーク付着を増加させる部位、とくに歯周ポケットの減少または除去
・炎症の除去
・歯周組織の再生の促進
・病変が生じた組織の除去―切除療法
・歯周組織の辺縁部の生理的形態/構造の形成
・歯肉歯槽粘膜欠損の改善、歯と歯周組織の審美性の回復
直視下での歯根の清掃(アクセスフラップ)
歯根表面を露出させてよく見えるようにします。直視下では根分岐部、不規則な形態などすべての歯根表面からプラークや歯石を除去することができます。
感染の除去―壁の凹みの除去
歯周ポケットはフラップ手術あるいは歯肉切除術により除去することができます。歯周組織の欠損とくに骨ポケットは再生外科療法を用いて治癒を試みる可能性があります。
上記した歯根の不規則な形態、癒合、溝は歯肉弁を翻転した後に注意深くオドントプラスティーを行うことで減少させることができます。
炎症の除去
歯根のデブライドメントあるいはルートプレーニングおよび凹みを減らすことは、歯周組織の炎症の原因を除去することとなります。浸出液、出血および化膿などの疾患の活動性を示す臨床症状は消失します。炎症がなくなると通常歯肉が引き締まり、収縮や歯肉退縮が生じます。
辺縁歯周組織の生理的形態の付与
歯周外科治療の目標は歯肉辺縁を調和のとれた形態にすることであり、これは切開方法の選択、歯槽骨の形態修正、歯肉弁の復位方法、すなわち通常ある程度根尖側よりに復位することで達成することができます。審美性の改善に加えて、患者がプラークコントロールを行いやすくする必要があります。
歯肉歯槽粘膜欠損の改善―審美性の再創造
歯肉歯槽粘膜手術の目的と目標には、付着歯肉の幅を増加させることが含まれており、この手術は通常口腔前庭を深めることに関連しています。もう一方の大きな目標は、歯肉退縮部位を軟組織により被覆すること、および歯槽堤の欠損を改善することであり、補綴やインプラントを行う部位の前処置として行われます。
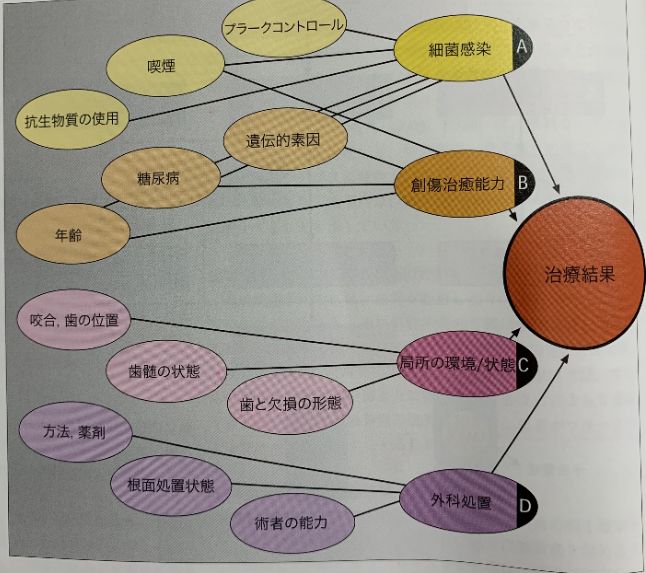
治療結果に影響を及ぼす因子
歯周治療の目標には、積極的な治療を行なった後、数年から数10年にわたり、健康な歯周組織と口腔全体を良好に保つことを保障するため、長期的な方法を含む必要があります。最も重要な成功の基準は以下の通りです。
・歯槽骨の再生
・アタッチメントゲイン、あるいは少なくともアタッチレベルの維持、ポケットデプスの減少あるいはポケットの除去
・歯周病の活動性の徴候(出血)の除去
・歯の動揺の安定化
・メインテナンス治療
長期的な成功は多くの因子に依存します
A 細菌的負荷が決定的役割を演じることは疑いありませんが、さらに微生物学的負荷に加えて微生物の病原性と特異性が判定基準となります。
B 加えて、創傷の治癒能力が重要な役割を果たし、それは遺伝子、全身的異常、あるいは重度な喫煙習慣などにより患者個々で大幅に異なります。
C 口腔、局所および形態環境は重要な意義を持つ可能性があります。
D さらに治療タイプ、すなわち外科治療自体が長期的な成功を決定する重要な役割を演じます。
歯周外科の方法と適応症
歯周病の重症度、すなわち現在の進行状態、クラスⅢは、より軽度な症例の治療よりも徹底的または集中的な外科手術後に薬物療法による補助療法を必要とします。
歯周病のタイプと重症度に加えて、罹患した歯周組織の病理形態も実施する歯周外科治療の種類の決定に関与します。歯肉と歯槽骨が薄いか厚いか?歯槽骨欠損は水平的か、または垂直的か?歯列は欠損のない完全な状態か?それとも欠損歯があるか?個々の歯の形態と歯列中の歯の位置も外科手術の選択に影響します。
この多くの因子が患者ごとに、歯列の処置部位ごとに、どの外科手術法をどの順番に行う必要があるか、あるいは組み合わせて行う必要があるかを決定することになります。
アクセスフラップには、歯周病罹患歯根を直接見えるようにすることが含まれます。
ウェッジ切除手術は、最後方歯や孤立歯の遠心に骨縁下ポケットが存在する場合が適応症となります。
再生療法は典型的な切除療法と対照的にこれら失われた組織を再建する試みと歯周組織欠損の再生は、確かに素晴らしい目標であります。残念ながら、今日、長期的な結果はまだ確信をもって予測することはできません。再生療法の術式はまず第一に垂直性骨欠損の症例、根分岐部病変(F1またはF2)、および歯肉退縮(クラスⅠおよびクラスⅡ)部の被覆が適応症です。
切除療法は、今日でも長期的にみてもっとも成功の予知性があるものとしてその地位を保っています。切除療法は不規則な歯槽骨欠損の症例が適応症であり、その場合、骨の形態により骨整形術あるいは骨切除術を必要とします。
歯肉切除術(GV)と歯肉整形術(GP)は軟組織の切除的治療法に含まれる外科手術のテクニックです。GVは歯周炎の治療法として、現在ごくまれにしか行われません。一方、GPは歯肉増殖症の形態修正に用いる治療法として残っています。
外科的根分岐部治療法は、分岐部病変クラスF3とクラスF2の病変に適応されます。この治療法は根の切除か根の保存ができます。一方、歯根の切断、ヘミセクションとトライセクションを行なって一方の歯根あるいは両方を保存する方法は、その部位の咀嚼機能効率を維持したり、あるいは全歯列の再構築の一要素として維持する必要がある場合に推奨されます。
粘膜形成手術
この手術は進行した歯肉退縮とその結果生じる問題および歯槽堤お欠損の治療に主に適応されます。形成外科手術の一種であり、審美的な問題を改善するのに役立ちます。
参考文献:永末 摩美(2008)「ラタイチャーク カラーアトラス 歯周病学 第3版」 p287―299 永末書店
日本歯周病学会認定研修施設 医療法人社団 幸誠会 たぼ歯科医院
